Bei der Davoser Technik (Boss-Holzach-Matter) wird eine selbst durchgeführte Zug-Gegenzug-Technik angewendet. Die Patienten können die Stärke des Eingriffs selbst bestimmen und so ihre Schmerzen, Ängste und Muskelkrämpfe auf ein Minimum reduzieren, ohne Analgetika zu verwenden. Einmal erlernt, können die Patienten die Davos-Technik oft ohne ärztliche Hilfe anwenden.
(Siehe auch Überblick über Techniken zur Reposition einer Schulterluxation, Überblick über Luxationen und Schulterluxationen.)
Indikationen für die Davos-Technik
Anteriore Luxation der Schulter bei einem ruhigen, kooperativen Patienten
Eine Reposition sollte bald (z. B. innerhalb von 30 Minuten) nach Diagnosestellung versucht werden.
Wenn ein neurovaskuläres Defizit oder eine Hautverspannung (aufgrund einer verschobenen Knochenfraktur oder, seltener, einer Luxationsfraktur mit der Möglichkeit einer Hautpenetration oder eines Hautdurchbruchs) vorliegt, sollte sofort eine andere Technik als die Davos-Technik zur Reposition angewandt werden. Steht kein Orthopäde zur Verfügung, kann eine geschlossene Reposition versucht werden, idealerweise mit minimalem Kraftaufwand; gelingt die Reposition nicht, muss sie möglicherweise im Operationssaal unter Vollnarkose durchgeführt werden.
Offene Luxationen müssen operiert werden, aber geschlossene Repositionstechniken und Ruhigstellung sollten als Übergangsbehandlung durchgeführt werden, wenn ein orthopädischer Chirurg nicht verfügbar ist und ein neurovaskuläres Defizit vorliegt.
Kontraindikationen für die Davos-Technik
Kontraindikationen für eine einfache geschlossene Reposition:
Fraktur des Tuberculum majus mit einer Verschiebung von > 1 cm
Signifikante Hill-Sachs-Deformität (≥ 20% Humeruskopfdeformität durch Impaktion am Glenoidrand)
Chirurgische Halsfraktur (unterhalb der Tuberculum majus und Tuberculum minus)
Bankart-Fraktur (anteroinferiorer Glenoidrand) mit einem Knochenfragment von über 20% und mit glenohumeraler Instabilität
Proximale Humerusfraktur von 2 oder mehr Teilen
Diese signifikanten Frakturen erfordern eine orthopädische Untersuchung und Behandlung, da das Risiko besteht, dass der Eingriff selbst die Fehlstellung und die Schwere der Verletzung erhöht.
Weitere Gründe für die Konsultation eines orthopädischen Chirurgen vor einer Reposition sind:
das Gelenk ist freigelegt (d. h. eine offene Luxation);
bei dem Patienten handelt es sich um ein Kind, bei dem häufig eine Epiphysenfraktur (Fraktur der Wachstumsfuge) vorliegt. Liegt jedoch ein neurovaskuläres Defizit vor, sollte sofort eine Reposition vorgenommen werden, wenn der Orthopäde nicht verfügbar ist;
die Luxation ist älter als 7 bis 10 Tage, da insbesondere bei älteren Patienten ein erhöhtes Risiko besteht, dass die A. axillaris während der Reposition verletzt wird.
Komplikationen der Davos-Technik
Vermehrte Fehlstellung assoziierter Frakturen
Ausstattung für die Davos-Technik
Elastischer Verband
Schulterorthese oder Schlinge und Tuch
Intraartikuläres Anästhetikum:* 20 ml 1%iges Lidocain, 20-ml-Spritze, 20-Gauge-Nadel (2 Zoll), antiseptische Lösung (z. B. Chlorhexidin, Povidonjod), Mulltupfer
* In der Regel führen die Patienten die Davos-Technik ohne Analgesie durch; es darf jedoch nur ein Repositionsversuch ohne Analgesie unternommen werden.
Weitere Überlegungen zur Davos-Technik
Patienten, die ruhig sind und sich entspannen können, sind wahrscheinlich in der Lage, die Davos-Technik anzuwenden.
Die prozedurale Sedierung und Analgesie (PSA) sollte nicht bei der Davos-Technik angewendet werden.
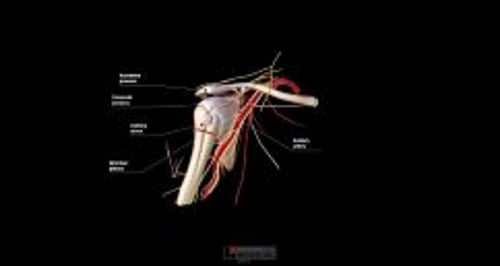
Relevante Anatomie für die Davos-Technik
Bei den meisten anterioren Luxationen wird der Humeruskopf außerhalb und gegen die vordere Lippe der Fossa glenoidalis eingeklemmt. Bei Repositionsverfahren muss der Humeruskopf von der Lippe abgelenkt werden und anschließend in die Fossa zurückgeführt werden.
Defizite des N. axillaris sind die häufigsten Nervendefizite bei anterioren Schulterluxationen. Sie verschwinden oft innerhalb einiger Monate, manchmal schon kurz nach der Schulterreposition.
Eine Verletzung der A. axillaris ist bei anterioren Schulterluxationen selten und deutet auf eine mögliche gleichzeitige Verletzung des Plexus brachialis hin (da der Plexus brachialis die Arterie umgibt).
Lagerung bei der Davos-Technik
Bringen Sie den Patienten in Rückenlage mit gebeugter ipsilateraler Hüfte und gebeugtem Knie und flachem Fuß auf dem Bett.
Schritt-für-Schritt-Beschreibung der Davos-Technik
Neurovaskuläre Untersuchung
Führen Sie vor dem Eingriff eine neurovaskuläre Untersuchung des betroffenen Arms durch, und wiederholen Sie diese Untersuchung nach jedem Repositionsversuch. Im Allgemeinen ist die Prüfung der motorischen Funktion zuverlässiger als die Prüfung der Empfindung, auch weil sich die Gebiete der Hautnerven überschneiden können. Beurteilen Sie die folgenden Punkte:
Distale Pulse, Rekapillarisierung, kühle Extremität (A. axillaris)
Leichte Druckempfindlichkeit an der lateralen Seite des Oberarms (N. axillaris), an den Hand- und Daumenballen (N. medianus und N. ulnaris) und am Dorsum des ersten Fingerzwischenraums (N. radialis)
Abduktion der Schulter gegen einen Widerstand, während der Deltamuskel auf Kontraktion ertastet wird (N. axillaris): Wenn dieser Test jedoch die Schmerzen des Patienten verschlimmert, sollte er erst nach der Reposition der Schulter durchgeführt werden.
Zusammenführen von Daumen und Zeigefinger ("OK"-Geste) und Beugen der Finger gegen einen Widerstand (N. medianus)
Fingerabduktion gegen Widerstand (N. ulnaris)
Handgelenk- und Fingerstreckung gegen Widerstand (N. radialis)
Intraartikuläre Analgesie
Wenn ein kooperativer Patient dies wünscht, kann die Davos-Reduktionsmethode ohne Analgesie versucht werden; es sollte jedoch nur ein solcher Versuch unternommen werden. Intraartikuläre Analgesie:
Der Nadeleinstich erfolgt etwa 2 cm unterhalb des seitlichen Randes des Akromionfortsatzes (in die Vertiefung, die durch das Fehlen des Humeruskopfes entsteht).
Tupfen Sie die Stelle mit einer antiseptischen Lösung ab und lassen Sie die antiseptische Lösung mindestens 1 Minute lang trocknen.
Optional: Tragen Sie eine kleine Menge Lokalanästhetikum (≤ 1 ml) an der Stelle auf.
Führen Sie die intraartikuläre Nadel senkrecht zur Haut ein, üben Sie Gegendruck auf den Spritzenkolben aus und schieben Sie die Nadel etwa 2 cm nach medial und leicht inferior vor.
Wenn Blut aus dem Gelenk aspiriert wird, halten Sie die Spritzendüse unbeweglich, wechseln Sie zu einer leeren Spritze, aspirieren Sie das gesamte Blut und setzen Sie die Anästhesiespritze wieder auf.
Injizieren Sie 10–20 ml einer Anästhesielösung (z. B. 1%iges Lidocain).
Warten Sie das Einsetzen der Analgesie ab (bis zu 15 bis 20 Minuten), bevor Sie fortfahren.
Reposition der Schulter — Davos-Methode
Bringen Sie den Patienten in eine sitzende Position auf der flachen Liege und beugen Sie die Hüfte und das Knie der betroffenen Seite maximal.
Legen Sie die Ellenbogen des Patienten auf die Seiten des Oberschenkels und wickeln Sie die Handgelenke mit den Handflächen zueinander mit einer elastischen Binde fest zusammen (anterior des Tuberculum tibiale).
Setzen Sie sich seitlich auf die Liege, am Fußende des gebeugten Beins.
Weisen Sie den Patienten an, sich zu entspannen, sich allmählich mit gerader Wirbelsäule nach hinten zu lehnen, den Kopf zu strecken, mit den Achseln zu zucken und die entspannten Arme zu strecken. Wenn man sich nach hinten lehnt, wird Zug auf die Schulter ausgeübt, wobei der Gegenzug durch die gefesselten Handgelenke des Patienten um das Schienbein erfolgt.
Der Patient passt die Stärke des Zugs an, um die Entspannung und die erträglichen Schmerzen aufrechtzuerhalten.
Anzeichen für eine erfolgreiche Reposition können eine Verlängerung des Arms, ein spürbares "Klirren" und eine kurze Faszikulation des Deltamuskels sein.
Nachsorge bei der Davos-Technik
Die erfolgreiche Reposition wird vorläufig durch die Wiederherstellung einer normalen runden Schulterkontur, die Verringerung der Schmerzen und durch die erneute Fähigkeit des Patienten, über die Brust zu greifen und die Handfläche auf die gegenüberliegende Schulter zu legen, bestätigt.
Fixieren Sie die Schulter mit einer Schlinge und einem Tuch oder mit einer Schulterorthese.
Da das Gelenk nach erfolgreicher Reposition spontan luxieren kann, sollte die Immobilisierung des Gelenks nicht verzögert werden.
Führen Sie nach dem Eingriff eine neurovaskuläre Untersuchung durch. Ein neurovaskuläres Defizit erfordert eine sofortige orthopädische Untersuchung.
Führen Sie nach dem Eingriff Röntgenaufnahmen durch, um die ordnungsgemäße Reposition zu bestätigen und eventuell vorhandene Frakturen zu erkennen.
Vereinbaren Sie eine orthopädische Nachsorge.
Warnhinweise und häufige Fehler bei der Davos-Technik
Weisen Sie die Patienten an, sich ausreichend Zeit zu lassen, bis der Muskelkrampf abgeklungen ist, bevor sie das Verfahren abbrechen.
Bei einer scheinbaren Schulterluxation bei einem Kind handelt es sich häufig um einen Bruch der Wachstumsfuge, die in der Regel bricht, bevor das Gelenk beschädigt wird.
Tipps und Tricks zur Davos-Technik
Der Schlüssel zum Erfolg dieses Manövers ist es, die Wirbelsäule gerade zu halten und die Schultern entspannt zu halten.
Bei Patienten, die innerhalb von 48 Stunden nach einer Reposition mit verstärkten Schmerzen zurückkehren, ist eine Hämarthrose wahrscheinlich (es sei denn, die Schulter ist erneut ausgekugelt). Aspirieren Sie das Blut aus dem Gelenkspalt (siehe Durchführung einer Arthrozentese der Schulter).